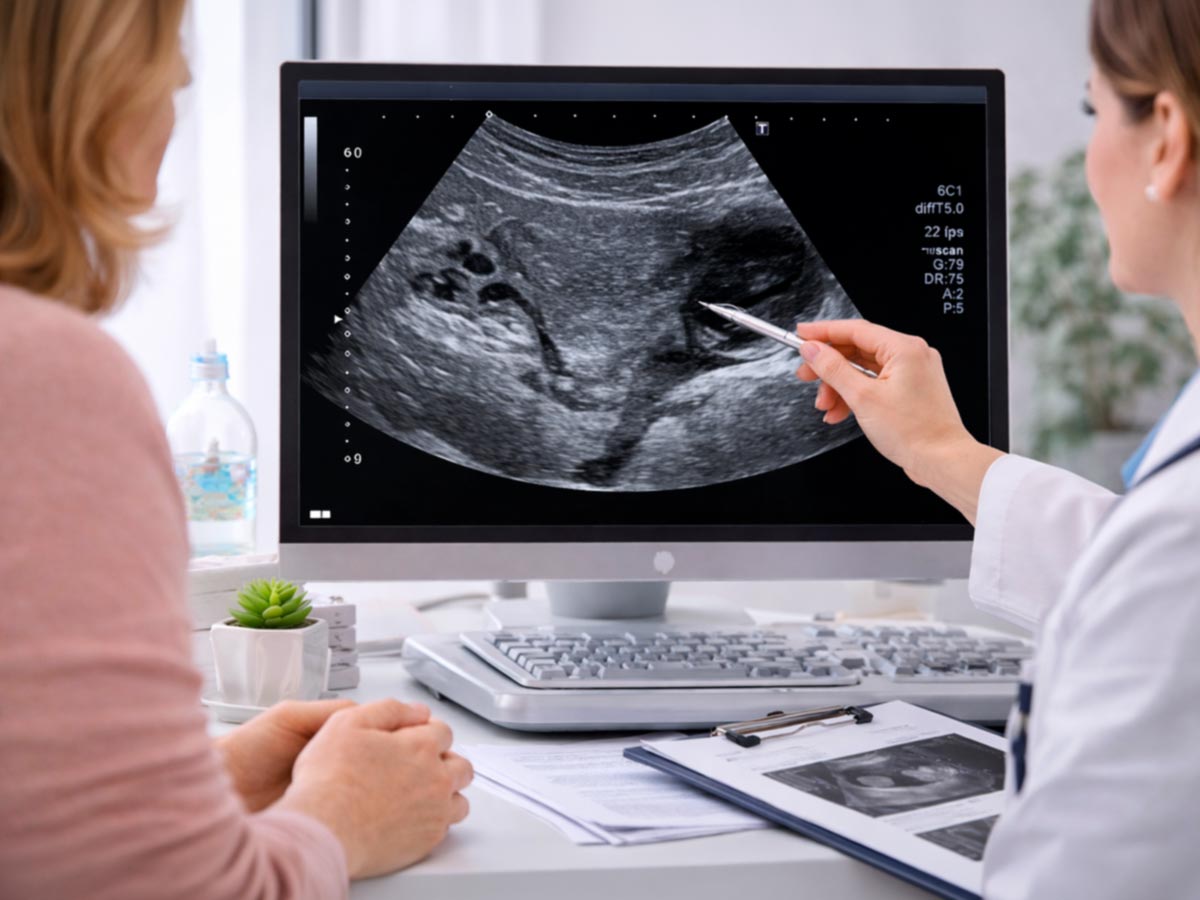
¿Qué es la hidronefrosis? Prevención del Daño Renal a través del Diagnóstico por Imágenes
La hidronefrosis no es una enfermedad, sino una señal de alarma del riñón. Desde obstrucciones por cálculos hasta cambios fisiológicos en el embarazo, conocer sus causas y síntomas puede evitar el daño renal crónico. En este artículo, te explicamos cómo la Ecografía de Abdomen y estudios avanzados como la Tomografía o Resonancia con contraste son clave para un diagnóstico preciso.
¿Sabías que un riñón puede inflamarse sin dar ninguna señal de dolor hasta que el daño es irreversible? Ese fenómeno se conoce como hidronefrosis, y lejos de ser una enfermedad en sí misma, actúa como un termómetro que mide la presión interna del sistema urinario. Cuando la orina no puede fluir con normalidad, el riñón se dilata como si fuera un globo que recibe demasiada agua, y si no se detecta a tiempo, esa presión puede destruir el tejido renal para siempre. En Diagnóstico Rojas, entendemos la importancia de identificar esta patología a tiempo, y por eso, en este artículo desglosaremos sus causas, síntomas y, sobre todo, el rol fundamental que cumplen los estudios por imágenes en su detección.
¿Qué es la hidronefrosis? ¿Riñón dilatado qué significa?
La hidronefrosis no es una enfermedad en sí misma, sino el signo visible de que algo está impidiendo el correcto flujo de la orina. Técnicamente, se define como la hinchazón o dilatación de uno o ambos riñones debido a la acumulación de orina. Esta condición, que puede afectar a personas de todas las edades, desde recién nacidos hasta adultos mayores, requiere una atención médica oportuna para evitar consecuencias graves como la insuficiencia renal crónica.
¿Qué puede causar la hidronefrosis? Factores congénitos, obstructivos y fisiológicos
Comprender el origen de la hidronefrosis es el primer paso para tratarla. El riñón se dilata porque la orina no puede salir, ya sea por un bloqueo en el conducto (uréter) o porque la orina regresa desde la vejiga hacia el riñón. Las causas son diversas y se pueden clasificar en tres grandes grupos para una mejor comprensión.
Causas congénitas y obstructivas
- Las causas congénitas son aquellas con las que el paciente nace. A menudo se detectan mediante ecografías prenatales y pueden incluir anomalías en la conexión entre el riñón y el uréter (conocida como obstrucción de la unión ureteropélvica) o el reflujo vesicoureteral, que es cuando la orina fluye de la vejiga de regreso a los riñones.
- Por otro lado, las causas obstructivas aparecen a lo largo de la vida e impiden físicamente el paso de la orina. Entre las más frecuentes se encuentran los cálculos renales (piedras en el riñón), el agrandamiento benigno de la próstata en hombres mayores de 50 años, o el estrechamiento del uréter debido a cicatrices de cirugías previas o tratamientos oncológicos.
- El embarazo como factor fisiológico.
El embarazo como factor fisiológico
Existe un caso particular y muy común que merece un apartado especial: la hidronefrosis fisiológica del embarazo. Durante la gestación, es normal que los riñones se dilaten ligeramente. Esto ocurre principalmente por dos razones: la compresión mecánica que ejerce el útero en crecimiento sobre los uréteres y el efecto relajante de la hormona progesterona sobre los músculos de las vías urinarias. De hecho, los estudios indican que este fenómeno afecta hasta el 90% de las mujeres gestantes, siendo más frecuente en el riñón derecho y en madres primerizas. Aunque suele ser asintomática y reversible tras el parto, es importante un seguimiento médico para diferenciarla de una obstrucción patológica que pudiera requerir tratamiento.
¿Cuáles son los síntomas de un riñón inflamado? Señales de Alarma
Uno de los mayores peligros de la hidronefrosis es que, en sus etapas iniciales o cuando es leve, puede pasar completamente desapercibida. Muchas personas viven con esta condición sin saberlo. Sin embargo, cuando la obstrucción es severa o aparece de repente, el cuerpo comienza a emitir señales que no debemos ignorar. La detección temprana de estos síntomas es vital para prevenir el daño renal irreversible.
Si experimentás alguno de los siguientes signos, especialmente si son persistentes, es momento de consultar a un especialista:
- Dolor en el costado o la espalda: Suele sentirse en la parte baja de la espalda o el costado (donde se ubican los riñones) y puede irradiarse hacia el abdomen o la ingle.
- Trastornos urinarios: Esto incluye desde dolor o ardor al orinar (disuria), hasta un aumento en la frecuencia o la urgencia de ir al baño. En algunos casos, se puede observar sangre en la orina (hematuria).
- Síntomas generales: Náuseas, vómitos y fiebre son indicadores de que podría haber una infección asociada (pielonefritis) o que el cuerpo está reaccionando a la obstrucción aguda.
- Malestar inespecífico: En personas mayores o niños, los únicos síntomas pueden ser pérdida de apetito, decaimiento o, en el caso de los bebés, retraso en el desarrollo e irritabilidad.
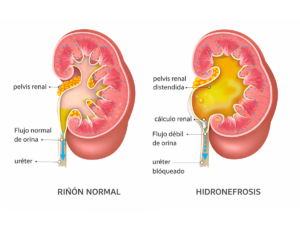
Diagnóstico por Imágenes: La Ecografía como Pilar Fundamental
Cuando se sospecha una hidronefrosis, el camino hacia el diagnóstico debe ser rápido y preciso. El objetivo no solo es confirmar la dilatación del riñón, sino también encontrar su causa y evaluar el estado de la función renal. Afortunadamente, la tecnología actual nos permite hacerlo de manera eficaz y no invasiva.
La Ecografía de Abdomen se posiciona como el método de primera elección y la herramienta más valiosa en este proceso. ¿Por qué? Porque es un estudio accesible, no utiliza radiación ionizante (completamente seguro, incluso en embarazadas y niños) y permite visualizar en tiempo real la estructura del riñón.
Hidronefrosis: grados. ¿Qué grado de hidronefrosis es más grave?
A través de la Ecografía, el médico especialista puede observar el grado de dilatación del riñón, clasificándolo en una escala del 1 al 4 (siendo el grado 4 el más grave, donde se evidencia una pérdida del tejido renal), así como detectar la presencia de cálculos o la causa de la obstrucción. En Diagnóstico Rojas, contamos con equipos de alta resolución para garantizar una evaluación precisa.
¿Cuándo se necesita Tomografía o Resonancia?
Aunque la ecografía es excelente para ver la anatomía, existen situaciones en las que se requiere mayor detalle. Si la causa de la obstrucción no está clara o se sospecha algo complejo (como un tumor), el médico puede solicitar una Tomografía Computada (TC).
La TC es ideal para detectar cálculos renales pequeños y evaluar estructuras óseas o masas anormales. Por otro lado, la Resonancia Magnética (RM) es especialmente útil en casos específicos, como en embarazadas (evitando la radiación de la TC) o para caracterizar tejidos blandos con mayor precisión. Ambos estudios, cuando se realizan con contraste endovenoso, permiten una evaluación funcional del riñón, mostrando cómo filtra la sangre y si el parénquima renal (el tejido funcional del órgano) se ha visto afectado por la presión.
La hidronefrosis es un problema de salud que no se debe subestimar. Como hemos visto, desde una piedra en el riñón hasta una condición fisiológica como el embarazo, la acumulación de orina puede silenciosamente afectar la función a un órgano vital. La clave para evitar la evolución hacia una insuficiencia renal crónica está en la prevención y el diagnóstico temprano.
Si presentás alguno de los síntomas mencionados, o si simplemente quieres tener un control de tu salud renal, no dejes pasar el tiempo. La tecnología está de tu lado para detectar problemas a tiempo. En Diagnóstico Rojas, somos un centro de confianza con más de 45 años de experiencia en diagnóstico por imágenes, dedicados a brindarte atención de calidad y calidez. No permitás que el miedo o la desinformación comprometan tu salud: Solicitá tu turno hoy mismo para realizarte una Ecografía Renal y tomá el control de tu bienestar.