Nervio Ciático: Por qué Duele, Causas y Cómo Aliviarlo
¿Sufrís de un dolor intenso que recorre desde la espalda baja hasta la pierna? Podría tratarse del nervio ciático inflamado, un problema frecuente que afecta la movilidad y la calidad de vida. Descubrí todo sobre el nervio ciático y por qué duele, cuáles son las causas más comunes y cómo aliviar las molestias.
El dolor del nervio ciático es un problema frecuente que sufren muchas personas, en especial adultos de 30 a 70 años. Las molestias pueden ser tan intensas que dificultan el movimiento e interfieren con las tareas diarias. Pero, ¿qué lo provoca exactamente? Si en algún momento sentiste un dolor punzante al levantarte o al dormir y te hiciste esta típica pregunta: “¿por qué me duele el ciático cuando me acuesto?”, no te pierdas este artículo: te contamos cómo aliviar las molestias y recuperar tu calidad de vida. Visitanos en Diagnóstico Rojas.
Nervio Ciático: ¿Por qué duele?
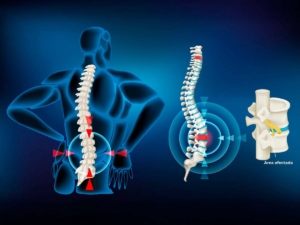
El nervio ciático es el más largo del cuerpo y va desde la parte baja de la espalda hasta las piernas. Cuando se comprime o irrita, aparece el dolor conocido como “ciática”. Estas son las causas más comunes:
- Nervio ciático por hernia discal: Una de las razones principales. Los discos de la columna vertebral actúan como amortiguadores, pero si se desgastan o se desplazan, pueden presionar el nervio.
- Estrechamiento del canal espinal (estenosis lumbar): Común en adultos mayores, reduce el espacio por donde pasa el nervio.
- Síndrome piriforme: Un músculo en los glúteos (piriforme) puede inflamarse y presionar el nervio ciático.
- Embarazo: ¿Por qué duele el ciático en el embarazo? El peso del bebé y los cambios hormonales aumentan la presión en la pelvis y la columna.
- Lesiones o sobreesfuerzo: Levantar objetos pesados con mala postura o hacer movimientos bruscos puede desencadenar el dolor.
Síntomas comunes
Los síntomas más comunes en el nervio ciático son los siguientes:
- Dolor que va desde la parte baja de la espalda hasta el glúteo y la pierna
- Hormigueo, ardor o debilidad en la pierna afectada
- Molestias al estar sentado o al levantarse (“¿por qué me duele el ciático cuando me acuesto?” Suele deberse a una mala postura o presión en el nervio)
¿Cómo aliviar el dolor ciático?
Aunque la "ciática" puede ser molesta, hay formas de mejorar los síntomas:
1. Ejercicios y estiramientos
- Estiramiento del piriforme: Acostado boca arriba, cruza una pierna sobre la otra y tira suavemente hacia el pecho.
- Postura de la cobra: Boca abajo, levanta el torso apoyándote en los brazos para estirar la espalda.
2. Aplicar frío y calor
- Primeras 48 horas: Usa hielo para reducir la inflamación
- Después de 2 días: Aplica calor con una almohadilla térmica para relajar los músculos
3. Medicamentos y suplementos
- Antiinflamatorios no esteroideos (ibuprofeno) pueden ayudar
- ¿Qué vitamina provoca un alivio inmediato del dolor del nervio ciático? La vitamina B12 y el magnesio contribuyen a la salud nerviosa y reducen la inflamación
4. Mejorar la postura
- Evitar estar sentado por mucho tiempo
- Usar una almohadilla lumbar si trabajás sentado
- Dormir de lado con una almohada entre las piernas para aliviar la presión
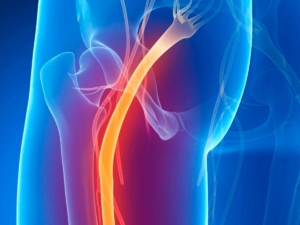
¿Cuánto tiempo tarda en desinflamar el nervio ciático?
En la mayoría de los casos, el dolor en el nervio ciático mejora en 4 a 6 semanas con reposo y cuidados básicos. Sin embargo, si el dolor persiste o empeora, es importante consultar a un médico. En casos graves, como una hernia discal compresiva, puede requerirse fisioterapia o incluso cirugía.
El dolor de ciático puede ser incapacitante, pero con los cuidados adecuados es posible recuperar la movilidad. Entender el nervio ciático, por qué duele y cuáles son sus causas es clave para aliviar los síntomas. Pero si el malestar no mejora, no dudes en buscar atención médica.
¿Sufriste de "ciática"? Recomendá esta nota a amigos y familiares.