Tratamiento de Hernias de Disco: Conocé las Opciones Médicas y Cirugía
¿Dolor lumbar intenso o adormecimiento en las piernas? Descubrí las mejores opciones de tratamiento de hernias de disco, desde métodos conservadores hasta cirugía. Aprendé cuándo es posible evitar la operación y cómo aliviar los síntomas eficazmente.
El dolor de espalda puede ser incapacitante y una de las causas más frecuentes es la hernia de disco lumbar. Muchos pacientes se preguntan: ¿Cuál es el mejor tratamiento para una hernia discal? La buena noticia es que, en la mayoría de los casos, el tratamiento de hernia de disco lumbar sin cirugía es suficiente para aliviar el dolor y recuperar la movilidad. Sin embargo, cuando los síntomas son graves, la intervención quirúrgica puede ser la solución definitiva. Conocé más del tema en Diagnóstico Rojas.
¿Qué es una hernia de disco?
Los discos intervertebrales son amortiguadores que separan las vértebras de la columna. Cuando uno de estos discos se daña o se desplaza, puede presionar los nervios cercanos, causando dolor, debilidad o sensación de hormigueo.
La hernia de disco lumbar (en la parte baja de la espalda) es la más frecuente y puede irradiar dolor hacia las piernas (ciática).
Tratamiento de hernia de disco lumbar: ¿conservador o quirúrgico?
En el disco herniado, el tratamiento depende de la gravedad de los síntomas. En la mayoría de los casos, los médicos recomiendan comenzar con métodos no invasivos antes de considerar la cirugía.
1. Tratamiento de hernia de disco lumbar sin cirugía
Muchas personas mejoran con terapias conservadoras en unas semanas o meses. Algunas opciones incluyen:
- Reposo moderado: Evitar actividades que empeoren el dolor lumbar, pero sin permanecer en cama por mucho tiempo, ya que puede debilitar los músculos.
- Medicamentos: Antiinflamatorios (ibuprofeno), relajantes musculares o analgésicos pueden ayudar a controlar el dolor.
- Fisioterapia: Ejercicios específicos fortalecen la espalda y mejoran la flexibilidad.
- Infiltraciones epidurales: Inyecciones de corticosteroides cerca de la zona afectada para reducir la inflamación.
Siempre es recomendable consultar con tu médico antes de iniciar cualquier opción o tratamiento.
¿Cómo se puede tratar una hernia discal sin cirugía?
La clave está en combinar reposo, medicación y terapia física. Según la Mayo Clinic, más del 80% de los pacientes mejoran con estos métodos en 6 a 12 semanas.
2. Cirugía para hernia de disco
Si el dolor persiste después de varios meses de tratamiento conservador, o si hay pérdida de fuerza o control de esfínteres, la cirugía puede ser necesaria. Las opciones más comunes son:
- Microdiscectomía: Extracción de la parte del disco que presiona el nervio.
- Laminectomía: Eliminación de una porción de la vértebra para aliviar la presión.
La cirugía suele ser efectiva, pero requiere un período de recuperación y rehabilitación.
¿Cuál es el mejor tratamiento para una hernia discal?
No hay una respuesta única, ya que depende de cada caso. En general:
- Primero se prueban métodos no quirúrgicos
- La cirugía se reserva para casos graves o que no mejoran con otros tratamientos
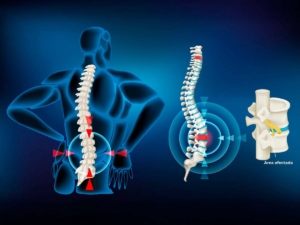
¿Cuánto tiempo tarda en desinflamar una hernia discal?
La inflamación de una hernia discal puede disminuir en 4 a 6 semanas con tratamiento adecuado. Sin embargo, la recuperación total puede llevar 3 a 6 meses, dependiendo de la gravedad y el compromiso del paciente con la fisioterapia.
El tratamiento de hernias de disco varía según cada persona. Si tenés síntomas, consultá a un especialista para evaluar las mejores opciones. Muchos pacientes logran alivio sin cirugía, pero en casos severos, la intervención quirúrgica puede ser la solución definitiva.
¿Sospechás que tenés una hernia de disco? No ignorés el dolor: un diagnóstico temprano mejora significativamente las posibilidades de recuperación.
¿Te gustó este artículo? Compartilo en tus Redes Sociales.