¿Qué son las calcificaciones benignas en mamas?
Las calcificaciones mamarias son depósitos diminutos de calcio dentro del tejido de las mamas que se observan en una mamografía como pequeños puntos blancos. Estas calcificaciones no se palpan al tacto ni causan molestias, por eso es importante que las mujeres realicen sus estudios regularmente a partir de los 40 años. Afortunadamente, la mayoría de las calcificaciones mamarias son benignas.
¿Por qué es importante realizarse una mamografía?
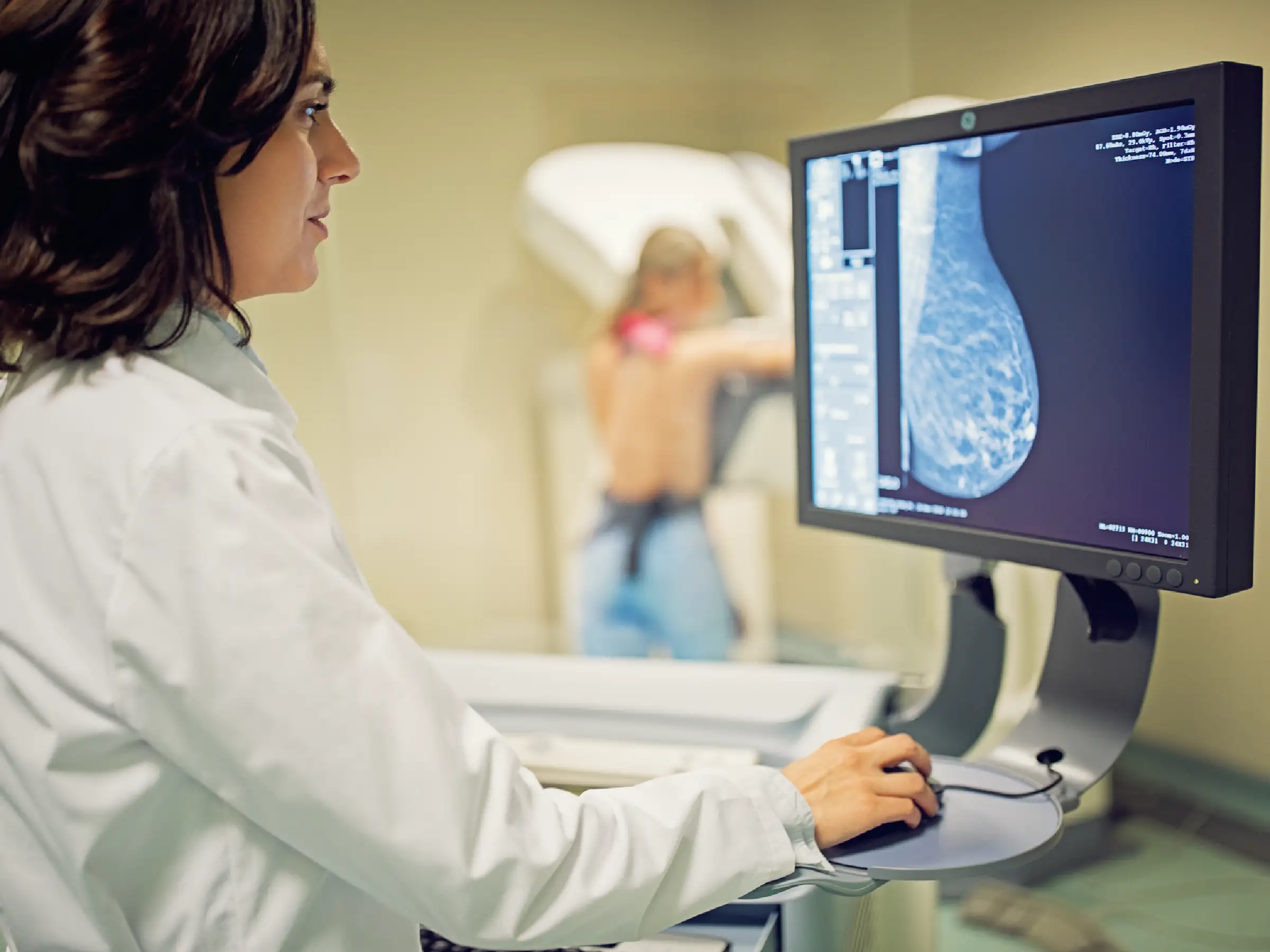
Se ha demostrado que las mamografías son fundamentales para detectar el cáncer de mama en sus etapas iniciales, cuando es más fácil de tratar y antes de que cause síntomas. Esto corresponde a una imagen de la mama tomada con rayos X. Actualmente la tecnología permite que las mamografías digitales ofrezcan mejor calidad de imagen. Esta definición permite discriminar más fácilmente entre los diferentes tejidos mamarios. Facilitando la distinción de las calcificaciones, sobre todo en mamas que han recibido radioterapia previa.
Tipos de calcificaciones benignas
Si bien existen dos tipos de calcificaciones, algunas mujeres pueden presentar una combinación de ambas. Estas pueden ser: microcalcificaciones y microcalcificaciones.
- Macrocalcificaciones: aparecen como grandes puntos blancos aleatoriamente en todo el tejido mamario. Son mayores de 0.5 milímetros de diámetro.
- Microcalcificaciones: aparecen como pequeños granos blancos. Muchos casos de microcalcificaciones son benignos. Sin embargo, sí tienen ciertas características como diferir en tamaño y forma u ocurrir en diferentes áreas de la mama, pueden ser una señal de alerta.
Las calcificaciones generalmente aparecen en grupos de cinco o más, aunque este número no es definitivo. Estos grupos pueden presentar distintas distribuciones dentro de la mama, ser dispersos o agrupadas, segmentarias o regionales. Los dispersos tienen más posibilidades de ser benignos que las agrupadas. Todas estas especificaciones serán evaluadas por tu médico al momento de ver los estudios.
Puede informarse más sobre ¿cuales son las diferencias entre microcalcificaciones y macrocalcificaciones?
Causas de las calcificaciones benignas
- Depósitos de calcio en las paredes de las arterias que se encuentran dentro de las mamas
- Procesos inflamatorios
- Quistes o tumores benignos que luego se calcifican
¿Cuál es el tratamiento para las calcificaciones mamarias?
Las calcificaciones benignas no requieren ningún tratamiento. Sin embargo, si las calcificaciones tienen vínculos con otra afección médica, el médico le dará a la paciente más información y los tratamientos disponibles.
Es importante que te realices tus chequeos anuales para prevenir cualquier enfermedad y tener un diagnóstico temprano.