¿Cómo podemos detectar la trombosis?
Los cuadros clínicos asociados con trombosis arterial o venosa son muy diferentes, pero su diagnóstico y tratamiento oportuno son fundamentales.
¿Qué es la trombosis?
La trombosis es la formación patológica de un coágulo dentro de un vaso sanguíneo, causando su obstrucción parcial o total. Si un fragmento del trombo se desprende, puede ser transportado por la circulación sanguínea hasta quedar retenido y bloquear vasos sanguíneos de menor calibre; este proceso se conoce como tromboembolia.
Tipos de trombosis
La clasificación más importante de la trombosis tiene en cuenta el tipo de vaso sanguíneo donde se localiza y cómo está formado el trombo.
-
Trombosis arterial:
- Se forma dentro de arterias, y el trombo contiene principalmente plaquetas (trombo “blanco”).
- Son ejemplos: la trombosis en arterias periféricas en las piernas, en las arterias carótidas en el cuello, en las arterias coronarias o en la aorta, etc.
-
Trombosis venosa:
- Se localiza en venas, y el trombo está constituido fundamentalmente por eritrocitos (trombo “rojo”).
- Son frecuentes la trombosis venosa profunda en venas de las piernas, y su complicación, la tromboembolia pulmonar, cuando un fragmento del coágulo (émbolo) llega a través de la circulación venosa hasta el pulmón.
Cuándo se sospecha una posible trombosis
Como es lógico, los síntomas y signos dependen del tipo de trombosis, es decir si es arterial o venosa, y de la parte del organismo que resulta afectada.
En términos generales, en la trombosis venosa se obstruye el retorno de sangre hacia el corazón y hay estancamiento detrás del trombo, lo que causa dolor, inflamación, hinchazón, en la zona.
- En la trombosis venosa profunda hay dolor en la pantorrilla, hinchazón y cambio de diámetro de la pierna, enrojecimiento y calor. Obtenga más información específica en la nota ¿Cómo detectar coágulos en las piernas?
- Si se produce tromboembolia pulmonar, aparecen falta de aire, respiración rápida, agitación, dolor en el pecho; puede haber caída de la presión arterial y colapso. Este cuadro puede poner en riesgo la vida.
En la trombosis arterial, la arteria ocluida no puede irrigar los tejidos y la falta de oxígeno y nutrientes causa un daño directo, que puede llegar a ser irreversible. Los cuadros de trombosis arterial son urgencias médicas, que requieren tratamiento de inmediato.
- En la tromboembolia de las arterias del cuello hacia las arterias cerebrales, se producen síntomas y signos neurológicos, que indican la falta de irrigación sanguínea a una zona del cerebro (accidente cerebrovascular).
- Los trombos en las arterias periféricas en las piernas se asocian con palidez o color azulado de la piel, frialdad, dolor intenso, pérdida de sensibilidad.
- La trombosis de una arteria coronaria puede causar infarto de miocardio, con sus síntomas característicos.
¿Cómo podemos detectar la trombosis?
Existen diversos tipos de estudios por imágenes para diagnosticar la trombosis arterial o venosa:
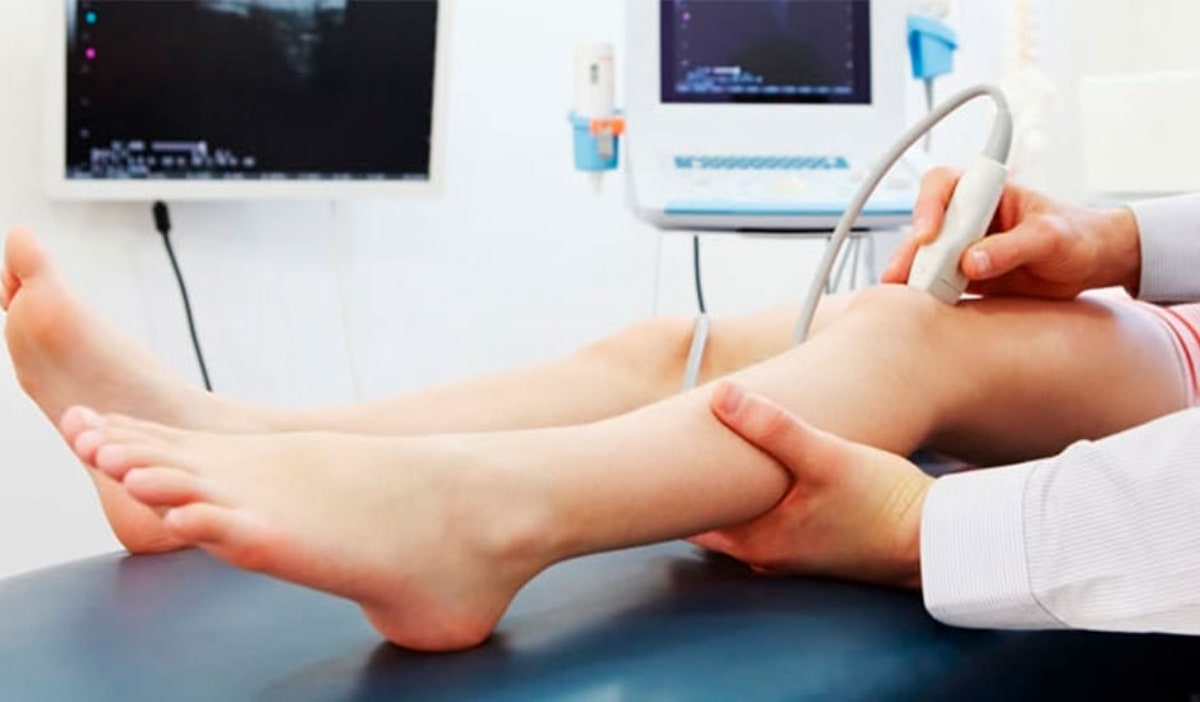
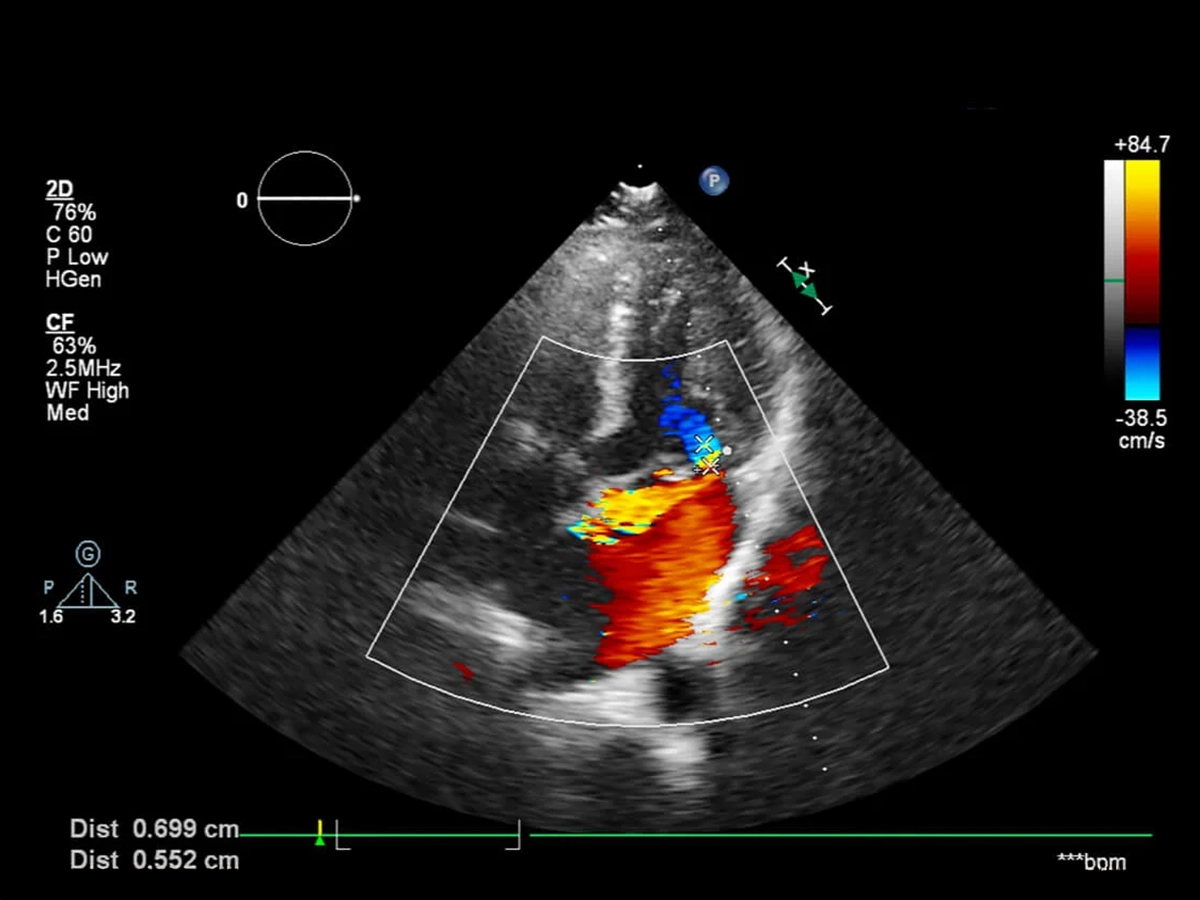
- Ecografía Doppler y eco Doppler cardíaco
- La ecografía es un método rápido, seguro y no invasivo, que no requiere preparación previa y es completamente indoloro. Combinada con el efecto Doppler indica la ausencia de flujo sanguíneo en el vaso explorado.
- La ecografía Doppler de miembros superiores o inferiores detecta trombos arteriales o venosos en las piernas o los brazos.
- La ecografía Doppler de los vasos del cuello diagnostica obstrucciones en las arterias carótidas o en las venas del cuello.
- El eco Doppler transcraneal permite evaluar el flujo sanguíneo en las arterias intracraneales.
- El eco Doppler cardíaco tiene gran utilidad para evaluar los efectos del infarto de miocardio en la función cardíaca, para detectar trombos dentro del corazón o en la aorta.
- Venografías o arteriografías, con inyección de una sustancia de contraste.
- Angiografías por tomografía computarizada o por resonancia magnética.
En cada caso individual, el médico a cargo decidirá cuál de ellos es más útil para llegar al diagnóstico y definir el tratamiento.