Enfermedad pélvica inflamatoria
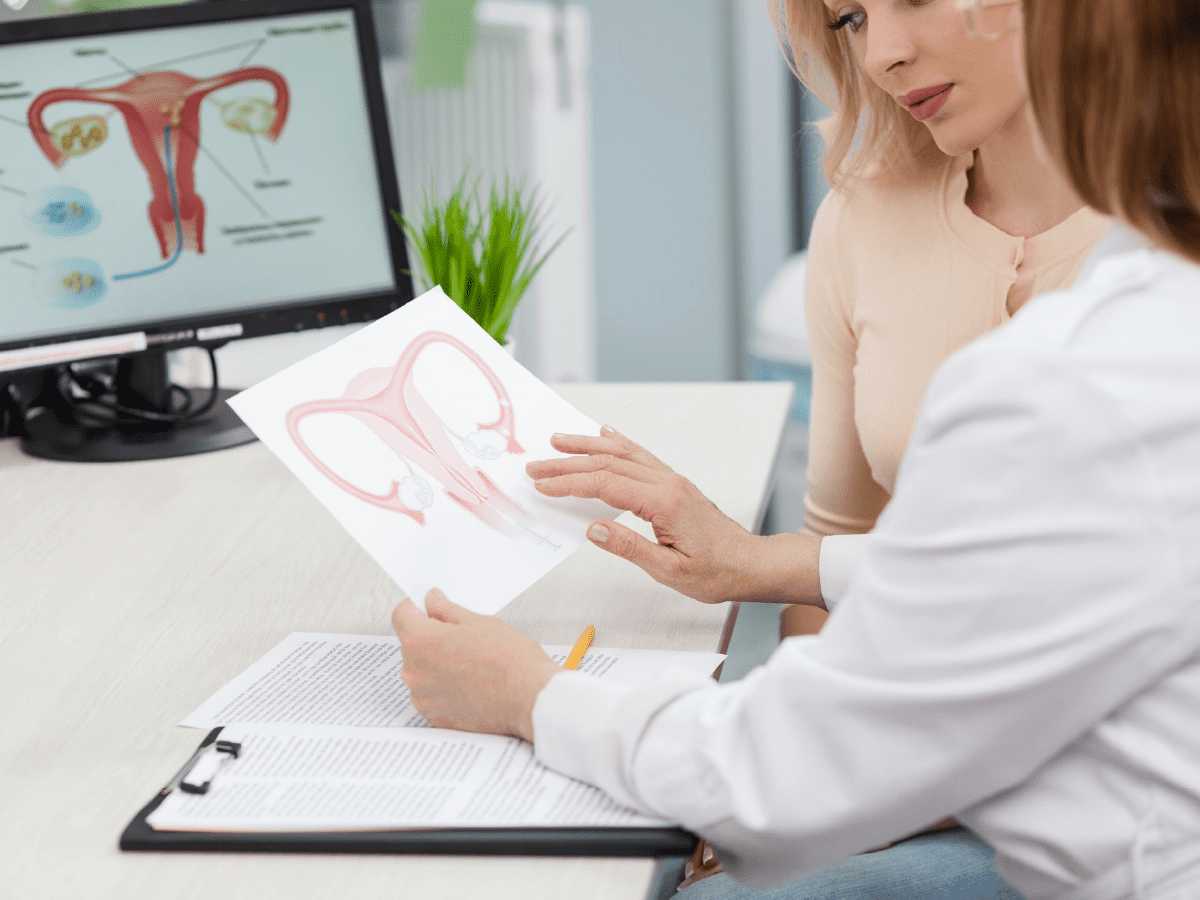
La enfermedad inflamatoria pélvica es una infección de los órganos reproductores femeninos que ocurre cuando las enfermedades de transmisión sexual no se tratan y las bacterias se propagan desde la vagina al útero, las trompas de falopio o los ovarios.
Síntomas de la enfermedad pélvica inflamatoria
En muchos casos los síntomas de esta enfermedad son leves, entonces es difícil de reconocer. Algunas veces puede no presentar ningún tipo de signo.
Los síntomas que se presentan con mayor frecuencia cuando la infección avanza son:
- Dolor en la parte baja del abdomen y la pelvis
- Flujo vaginal inusual o abundante.
- Períodos largos y abundantes.
- Dolor durante las relaciones sexuales.
- Fiebre.
- Dolor o dificultad al orinar.
- Ganas frecuentes de orinar.
- Cansancio.
Complicaciones de la enfermedad pélvica inflamatoria
Lo más importante es estar atenta a cualquiera de los síntomas, ya que si esta afección no se trata, puede causar algunos problemas de salud.
En algunos casos, si esta enfermedad avanza, puede generar un dolor crónico debajo del vientre y la mujer podría tener complicaciones al momento de quedar embarazada.
Por eso, es fundamental que ante el primer síntoma acudas a tu médico para que te revise. También es importante que realices con regularidad los exámenes de enfermedades de transmisión sexual (ETS).
¿Quiénes son más propensas a tener la enfermedad pélvica inflamatoria?
- Mujeres sexualmente activas y menores de 35 años.
- Mujeres que no usan protección durante las relaciones.
- Mujeres con una infección de transmisión sexual o una vaginosis bacteriana.
- Mujeres que han tenido una enfermedad inflamatoria pélvica con anterioridad.
¿Se puede curar la enfermedad pélvica inflamatoria?
Como dijimos antes, lo más relevante en estos casos es que se diagnostique temprano, por eso es clave que ante cualquier síntoma hagas una consulta. Sin embargo, el tratamiento no revierte ningún daño que ya se haya producido en el sistema reproductor.
Si no recibís el tratamiento adecuado, puede haber algunas complicaciones como:
- La obstrucción en las trompas de falopio
- Dolor pélvico o abdominal crónico.
De todas formas, es el médico el que te indicará el mejor tratamiento dependiendo de qué tan avanzada esté la enfermedad y tu estado de salud general.
Ante la presencia de cualquier síntoma es fundamental que acudas al médico. No olvides realizar tus chequeos de enfermedades de transmisión sexual con regularidad.