¿Qué es y cómo se realiza la ecografía de la tiroides?
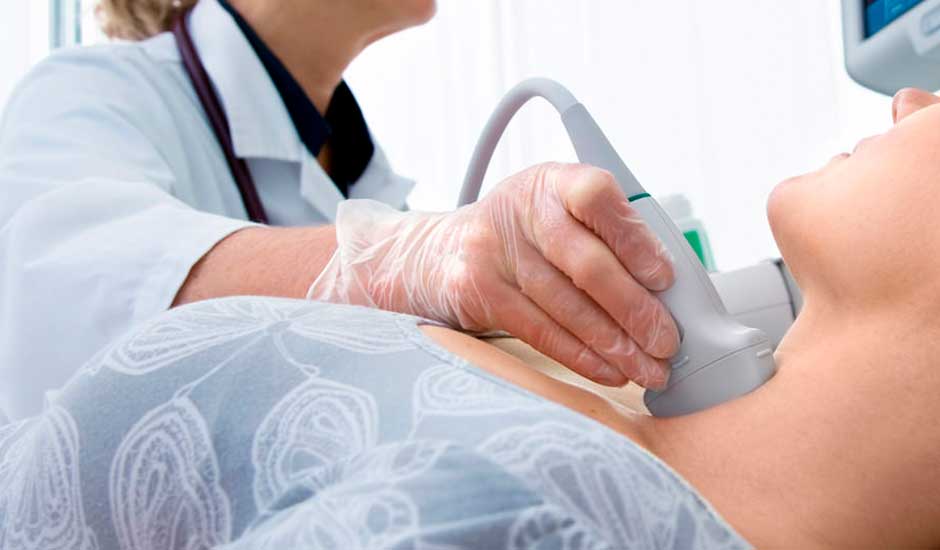
La ecografía de la tiroides es un estudio no invasivo, en el cual se utilizan ondas de sonido de alta frecuencia (ultrasonido) para obtener imágenes de la glándula tiroides y completar su evaluación.
Los motivos más frecuentes por los cuales se solicita una ecografía de la tiroides son: pruebas de laboratorio donde los resultados de la función tiroidea no son normales y/o la palpación de una glándula tiroides aumentada de tamaño, durante el examen clínico. El fundamento de la técnica por el cual se obtienen las imágenes es el mismo que el de las demás ecografías, por ejemplo, de mama o riñón.
¿Cómo se realiza la ecografía de la tiroides?
En primer lugar, no se requiere ninguna preparación especial antes del estudio. De ser posible, es mejor concurrir sin collares ni cualquier otro accesorio que puedan obstaculizar la práctica y deban ser removidos previamente al estudio. Para realizar la ecografía, se pedirá al paciente que permanezca acostado sobre su espalda (boca arriba). Debido a que la glándula tiroides se encuentra ubicada en la parte baja del cuello, se le colocará una pequeña almohada para extender levemente el cuello y permitir mejorar la obtención de las imágenes. Durante el estudio se aplicará un gel sobre la superficie de la piel, en el área a explorar.
El estudio es indoloro, no tiene ningún efecto nocivo sobre el organismo y al finalizar, el paciente puede continuar con todas sus actividades cotidianas.
Mediante la ecografía de la tiroides se evalúan el tamaño, la forma y los márgenes de la glándula tiroides, así como la presencia de posibles nódulos sólidos o quistes de contenido líquido. El estudio ayuda principalmente a detectar o caracterizar nódulos que se han palpado en la glándula a nivel del cuello, a diferenciar entre posibles lesiones benignas o malignas y a identificar ganglios linfáticos vecinos. La ecografía es una herramienta valiosa para la detección temprana de tumores en la glándula tiroides.
Cabe mencionar que la ecografía no permite evaluar la función de la glándula, para lo cual se requiere medir los niveles de hormonas tiroideas en sangre circulante u otra clase de estudios por imágenes en los que se utilizan marcadores especiales.
En algunos casos, si el médico lo ha solicitado, se evaluará el flujo de sangre en la glándula tiroides mediante la técnica de ecografía Doppler. En su aspecto práctico para el paciente, la realización de esta técnica es idéntica a lo descripto más arriba. La glándula tiroides es un tejido muy vascularizado y este estudio permite medir la velocidad del flujo sanguíneo en zonas específicas, como un nódulo.
Por otra parte, en una instancia posterior y cuando los resultados de los estudios en conjunto lo sugieran, es posible que el médico a cargo indique realizar una punción con aguja fina de la glándula tiroides, guiada con ecografía. Mediante la punción se obtiene una pequeña muestra del tejido (biopsia), que se envía a un laboratorio especializado. Puede obtener más información sobre la punción de la glándula tiroides ingresando aquí.
Para solicitar un turno para la ecografía de la tiroides, ingrese aquí.